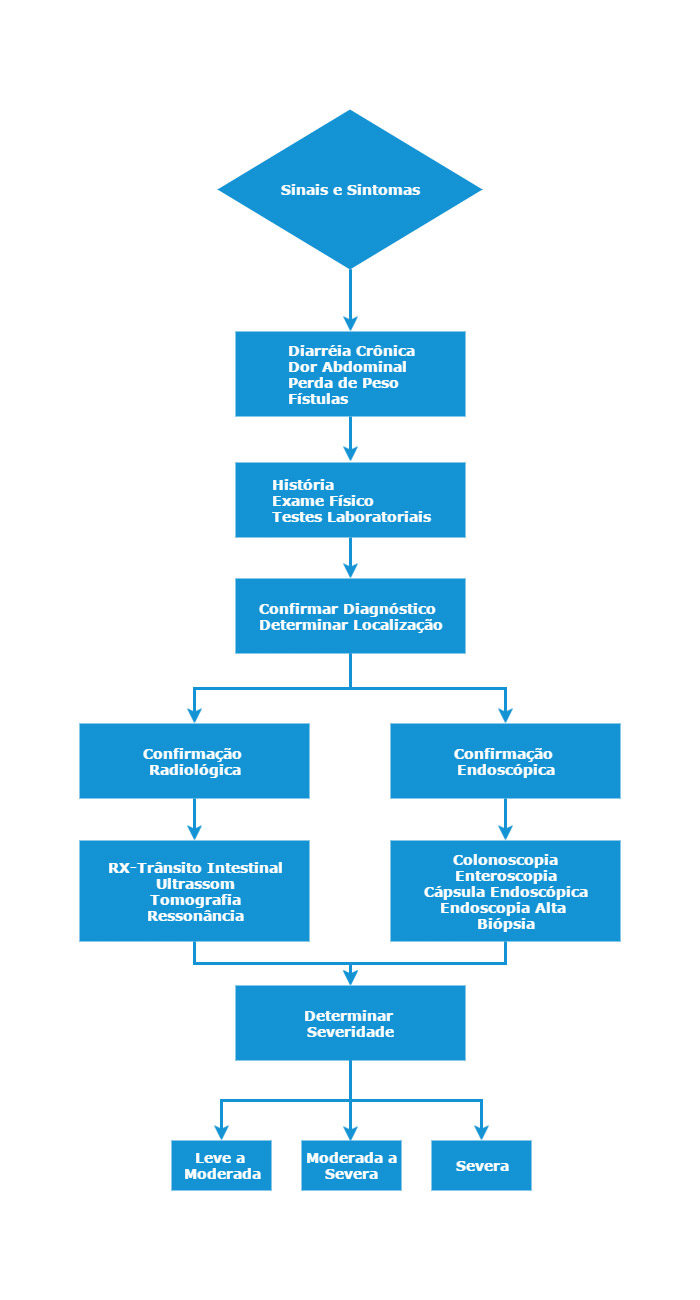
A maioria das vezes que ouvimos falar sobre doença inflamatória intestinal refere-se à doença de Crohn ou à Retocolite Ulcerativa. No entanto, apesar de pouco faladas, a colite linfocítica e a colite colagenosa também fazem parte desse grupo de doenças. Elas são classificadas como colites microscópicas porque nos exames de imagem como colonoscopia e sigmoidoscopia o cólon apresenta-se normal, ou seja, não há sinal visível de inflamação. Sendo assim, o único modo de fazer o diagnóstico é através de biópsia, juntamente com o exame clínico feito pelo médico.
CLIQUE E SAIBA MAIS SOBRE A CAMPANHA MAIO ROXO
CLIQUE E CONHEÇA A DOENÇA DE CROHN
CLIQUE E CONHEÇA A RETOCOLITE ULCERATIVA
CLIQUE E SAIBA MAIS SOBRE A CAMPANHA MAIO ROXO
CLIQUE E CONHEÇA A DOENÇA DE CROHN
CLIQUE E CONHEÇA A RETOCOLITE ULCERATIVA
Colites microscópicas são parecidas com doença de Crohn e Retocolite Ulcerativa?
Apesar de todas essas doenças caracterizarem-se por uma inflamação no intestino, a doença de Crohn e a Retocolite Ulcerativa são formas mais graves que as colites microscópicas.


Quais são os sintomas?
Tanto na colite linfocítica quanto na colite colagenosa os sintomas são os mesmos:
- Diarreia crônica (sem sangramento);
- Dor abdominal tipo cólica (na maioria dos casos).
- As fezes podem conter muco. Não é comum perda de peso e vômitos.
Assim como nas outras doenças inflamatórias intestinais, há períodos de remissão nos quais o paciente não tem nenhum sintoma.
Tratamento
O tratamento para colite colagenosa e colite linfocítica varia dependendo dos sintomas e gravidade do caso. Essas doenças são conhecidas por resolverem por si mesmas, embora a maioria das pessoas sofra com diarreia. Mudanças no estilo de vida são a primeira tentativa de tratamento.
As mudanças recomendadas incluem reduzir a quantidade de gordura na dieta, eliminar alimentos que contêm cafeína e lactose, e evitar analgésicos como ibuprofeno ou aspirina. Se essas mudanças no estilo de vida não forem suficientes, medicamentos podem ser usados para ajudar a controlar os sintomas. Sobre os medicamentos vamos abordar um pouco mais especificamente no tópico sobre cada tipo de colite logo abaixo.
Em casos extremos, quando não houve resposta à medicação, pode ser necessária cirurgia para remover o cólon ou parte dele. Entretanto, cirurgia raramente é recomendada. Além disso, colite colagenosa e colite linfocítica não elevam o risco da pessoa ter câncer de cólon.
Colite colagenosa
A colite colagenosa é caracterizada por quantidade de colágeno maior que o normal no revestimento do cólon e é mais frequente em mulheres e, apesar de estar presente em todas as faixas etárias, é mais comum entre 40 e 70 anos de idade. Há algumas teorias para explicar a etiopatogenia:

O que se sabe até agora é que esse colágeno em excesso é do tipo 3, isto é, resultado do reparo de algum ferimento.
Neste tipo de colite a diarreia é resultado do aumento da espessura da camada de colágeno subepitelial que impede a absorção de soluções. A camada de colágeno subepitelial normal na parede cólica, em geral, tem a espessura de 3 µm14. O diagnóstico definitivo de colite colagenosa é feito pela presença, nas biópsias, de uma camada de colágeno subepitelial com espessura variando entre 10 e 93 µm².
Tratamento medicamentoso:
Vários tratamentos já foram empregados para a colite colagenosa com diferentes graus de sucesso. A terapia com antidiarreicos, como a loperamida e com anti-inflamatórios como a mesalazina, têm pequena valia. O melhor benefício tem sido obtido com o uso de prednisona com redução da espessura da camada de colágeno e melhora da diarreia.
Colite linfocítica
A colite linfocítica é controversa. Nela há aumento uniforme de células inflamatórias linfocíticas na lâmina própria da mucosa do cólon. No epitélio normal colorretal há a presença de cerca de 5 células T linfocíticas intraepiteliais por 100 células epiteliais e no paciente com colite linfocítica esta proporção aumenta para 25 células T linfocíticas por 100¹³.

As semelhanças com a colite colagenosa são tantas que já houve suposição de que a colite linfocítica seria um estágio precoce da colite colagenosa. No entanto, há diferenças entre as duas colites microscópicas: prevalência maior em mulheres (1,3:1) e presença de HLA A1 e HLA A3 nos pacientes com colite linfocítica, fato que não acontece na colite colagenosa ou mesmo, em outras doenças autoimunes.
Tratamento medicamentoso:
É o mesmo da colite colagenosa, com os melhores resultados sintomáticos obtidos com o uso de prednisona. A terapia com antidiarreicos, como a loperamida e com anti-inflamatórios como a mesalazina, também têm pequena valia.
Fonte: http://www.crohnecolite.com.br/2014/01/colites-microscopicas.html
Colite colagenosa
A colite colagenosa é caracterizada por quantidade de colágeno maior que o normal no revestimento do cólon e é mais frequente em mulheres e, apesar de estar presente em todas as faixas etárias, é mais comum entre 40 e 70 anos de idade. Há algumas teorias para explicar a etiopatogenia:
- O paciente apresenta excesso de colágeno pela sua síntese desordenada,
- O excesso de colágeno é produto resultante da alteração vascular,
- O excesso de colágeno é consequência de um infiltrado inflamatório crônico autoimune.

O que se sabe até agora é que esse colágeno em excesso é do tipo 3, isto é, resultado do reparo de algum ferimento.
Neste tipo de colite a diarreia é resultado do aumento da espessura da camada de colágeno subepitelial que impede a absorção de soluções. A camada de colágeno subepitelial normal na parede cólica, em geral, tem a espessura de 3 µm14. O diagnóstico definitivo de colite colagenosa é feito pela presença, nas biópsias, de uma camada de colágeno subepitelial com espessura variando entre 10 e 93 µm².
Tratamento medicamentoso:
Vários tratamentos já foram empregados para a colite colagenosa com diferentes graus de sucesso. A terapia com antidiarreicos, como a loperamida e com anti-inflamatórios como a mesalazina, têm pequena valia. O melhor benefício tem sido obtido com o uso de prednisona com redução da espessura da camada de colágeno e melhora da diarreia.
Colite linfocítica
A colite linfocítica é controversa. Nela há aumento uniforme de células inflamatórias linfocíticas na lâmina própria da mucosa do cólon. No epitélio normal colorretal há a presença de cerca de 5 células T linfocíticas intraepiteliais por 100 células epiteliais e no paciente com colite linfocítica esta proporção aumenta para 25 células T linfocíticas por 100¹³.

As semelhanças com a colite colagenosa são tantas que já houve suposição de que a colite linfocítica seria um estágio precoce da colite colagenosa. No entanto, há diferenças entre as duas colites microscópicas: prevalência maior em mulheres (1,3:1) e presença de HLA A1 e HLA A3 nos pacientes com colite linfocítica, fato que não acontece na colite colagenosa ou mesmo, em outras doenças autoimunes.
Tratamento medicamentoso:
É o mesmo da colite colagenosa, com os melhores resultados sintomáticos obtidos com o uso de prednisona. A terapia com antidiarreicos, como a loperamida e com anti-inflamatórios como a mesalazina, também têm pequena valia.
Fonte: http://www.crohnecolite.com.br/2014/01/colites-microscopicas.html